|
Patienten mit Schädel-Hirn-Traumata |
 |
|
|
| Start | Dr. Ilonka Kreitschmann-Andermahr | Dr. Lipp | Prof. Günter K. Stalla |
Eine Hypophyseninsuffizienz ist nach Schädel-Hirn-Trauma offenbar viel häufiger als bisher angenommen. Experten empfehlen daher, Betroffene endokrinologisch zu untersuchen und gegebenenfalls eine Hormonsubstitution einzuleiten. Allein in Deutschland ist pro Jahr mit 80.000 Fällen von Hypophysenfunktionsstörungen nach Schädel-Hirn-Trauma (SHT) zu rechnen. Grundlage dieser Schätzung ist die Zahl der jährlich auftretenden SHT (ca. 160.000) und die Häufigkeit, mit der es dabei zu einer Insuffizienz der Hypophyse kommt. Nach aktuellen Untersuchungen muss damit bei jedem zweiten Patienten gerechnet werden. In einer Studie von Aimaretti et al., wurden 140 Patienten mit SHT (n=100) oder Subarachnoidalblutungen (SAB, n=40) zum Zeitpunkt der stationären Aufnahme sowie 3 und 12 Monate später endokrinologisch untersucht. Am Studienende wies nur gut jeder zweite Patient eine normale Hypophysenfunktion auf. Rund 22 % der Patienten hatten eine schwere Insuffizienz des Hypophysenvorderlappens und bei fast jedem Fünften bestand ein Wachstumshormonmangel. Eine Hyperprolaktinämie fand sich bei knapp 5 % der Patienten, ein Diabetes insipidus bei mehr als 2 %. Zu einem ähnlichen Ergebnis kamen Kreitschmann-Andermahr et al. Sie untersuchten 40 Patienten, die eine aneurysmatische SAB erlitten hatten und geclippt oder gecoilt worden waren. Dabei zeigte sich, dass in einem Zeitraum von 1 bis 6 Jahren nach dem Ereignis lediglich 45 % der Betroffenen eine normale Hypophysenfunktion aufwiesen.  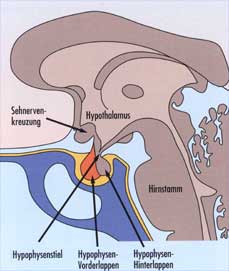
Unspezifische Symptome und lange Latenz erschweren die Diagnose Was in diesen
Fällen zur Hypophyseninsuffizienz führt, ist nicht genau bekannt.
Allerdings lässt bereits ein Blick auf die Anatomie der Drüse
ahnen, wie es zu diesen Schädigungen kommen kann. So liegen der
Endokrinologische Untersuchung nach 3 und 12 Monaten Unter welchen Voraussetzungen man nach einem SHT mit einer Hypophysenvorderlappen-Insuffizienz rechnen muss, ist nicht sicher. Als prognostische Faktoren gelten ein Glasgow-Coma-Scale-Wert unter 13, die Dauer der Schock-Symptomatik sowie das Vorliegen einer Schädelbasisfraktur, einer Nervus-opticus- oder Chiasma-Läsion oder eines Diabetes insipidus. Dr. Manfred Schneider von der Abteilung Endokrinologie am Max-Planck-Institut für Psychiatrie in München empfiehlt daher, 3 und 12 Monate nach einem SHT oder einer SAB ein basales Hormonscreening durchzuführen. Darüber hinaus sollten auch Patienten mit chronischen Symptomen einer Hypophyseninsuffizienz endokrinologisch untersucht werden.
|
||
Für Sie entdeckt und zusammengestellt durch ©EPS-Schäffler / Schäffler / FruhTextzusammenstellung: © Ermasch
- Presse - Service,
Schäffler, Fruh | ||

 Hypophysenvorder-
und -hinterlappen zwar gut geschützt in der Sella turcica, die
Verbindung zum Hypothalamus besteht aber nur aus einem dünnen Stiel.
In ihm verlaufen zudem die langen Portalgefäße, die die Hypophyse
versorgen. Scherkräfte, die den Hypophysenstiel gegen das Diaphragma
sellae drücken, können daher die Gefäße verletzen
und im Extremfall zu einem Riss des Stiels führen. Auch Einblutungen
nach SAB, Vasospasmen oder eine Schwellung der Hypophyse mit nachfolgender
Ischämie und Nekrose sind denkbare Ursachen eines teilweisen oder
vollständigen Ausfalls hormoneller Funktionen. Während eine
Schädigung des Hypophysenhinterlappens in der Regel zu offenkundigen
Befunden wie beispielsweise einem Diabetes insipidus führt, verlaufen
Funktionsstörungen des Hypophysen-vorderlappens in der Regel weniger
spektakulär. Akute Lebensgefahr besteht in erster Linie bei einer
Insuffizienz der kortikotropen Achse. Sind die gonadotropen, somatotropen
und thyreotropen Achsen betroffen, stehen dagegen meist unspezifische
Symptome wie Antriebsschwäche, Tagesmüdigkeit, neuropsychiatrische
und kognitive Einschränkungen oder Libidomangel im Vordergrund.
Die Vieldeutigkeit dieser Beschwerden erschwert die Diagnose der Erkrankung
erheblich. So geht aus einer Analyse von Fallberichten hervor, dass
30 % der Patienten (n=202) bis zu 20 Jahre auf ihre Diagnose warten
mussten. Weitere Gründe für diese Latenz dürften die
früher etwas eingeschränkteren diagnostischen Möglichkeiten
sein und die besondere Dynamik der Erkrankung. So entwickelten in der
bereits erwähnten Studie von Aimaretti et al. manche Patienten
erst zum Studienende endokrine Funktionsstörungen, während
sie nach drei Monaten noch normale Befunde aufwiesen.
Hypophysenvorder-
und -hinterlappen zwar gut geschützt in der Sella turcica, die
Verbindung zum Hypothalamus besteht aber nur aus einem dünnen Stiel.
In ihm verlaufen zudem die langen Portalgefäße, die die Hypophyse
versorgen. Scherkräfte, die den Hypophysenstiel gegen das Diaphragma
sellae drücken, können daher die Gefäße verletzen
und im Extremfall zu einem Riss des Stiels führen. Auch Einblutungen
nach SAB, Vasospasmen oder eine Schwellung der Hypophyse mit nachfolgender
Ischämie und Nekrose sind denkbare Ursachen eines teilweisen oder
vollständigen Ausfalls hormoneller Funktionen. Während eine
Schädigung des Hypophysenhinterlappens in der Regel zu offenkundigen
Befunden wie beispielsweise einem Diabetes insipidus führt, verlaufen
Funktionsstörungen des Hypophysen-vorderlappens in der Regel weniger
spektakulär. Akute Lebensgefahr besteht in erster Linie bei einer
Insuffizienz der kortikotropen Achse. Sind die gonadotropen, somatotropen
und thyreotropen Achsen betroffen, stehen dagegen meist unspezifische
Symptome wie Antriebsschwäche, Tagesmüdigkeit, neuropsychiatrische
und kognitive Einschränkungen oder Libidomangel im Vordergrund.
Die Vieldeutigkeit dieser Beschwerden erschwert die Diagnose der Erkrankung
erheblich. So geht aus einer Analyse von Fallberichten hervor, dass
30 % der Patienten (n=202) bis zu 20 Jahre auf ihre Diagnose warten
mussten. Weitere Gründe für diese Latenz dürften die
früher etwas eingeschränkteren diagnostischen Möglichkeiten
sein und die besondere Dynamik der Erkrankung. So entwickelten in der
bereits erwähnten Studie von Aimaretti et al. manche Patienten
erst zum Studienende endokrine Funktionsstörungen, während
sie nach drei Monaten noch normale Befunde aufwiesen.
